أورام تحت المخاطية في الجهاز الهضمي هي آفات مرتفعة تنشأ من الغشاء المخاطي العضلي، أو تحت المخاطية، أو الطبقة العضلية الخاصة، وقد تكون أيضًا آفات خارج اللمعة. مع تطور التكنولوجيا الطبية، دخلت خيارات العلاج الجراحي التقليدية تدريجيًا عصر العلاج طفيف التوغل، مثل...الجراحة التنظيرية والجراحة الروبوتية. مع ذلك، يُلاحظ في الممارسة السريرية أن الجراحة ليست مناسبة لجميع المرضى. في السنوات الأخيرة، حظي العلاج التنظيري باهتمام متزايد. وقد صدرت النسخة الأخيرة من توصيات الخبراء الصينيين بشأن التشخيص والعلاج التنظيري لأورام الجهاز الهضمي. ستتناول هذه المقالة بإيجاز المعلومات ذات الصلة.
1. خصائص وباء SMTريستيكس
(1) معدل الإصابة بـ SMيكون T غير متساوٍ في أجزاء مختلفة من الجهاز الهضمي، والمعدة هي الموقع الأكثر شيوعًا لـ SMT.
معدل حدوث مختلفتختلف أجزاء الجهاز الهضمي، حيث يكون الجزء العلوي منها أكثر شيوعاً. يقع ثلثا هذه الأجزاء في المعدة، تليها المريء، ثم الاثنا عشر، ثم القولون.
(2) علم الأنسجة المرضيةأنواع الأورام تحت المخاطية معقدة، لكن معظمها آفات حميدة، وقليل منها فقط خبيث.
لا تتضمن تقنية A.SMT أي شيءالآفات الورمية مثل الأنسجة البنكرياسية المهاجرة والآفات الورمية.
ب. من بين الآفات الورميةالأورام الليفية المعوية، والأورام الشحمية، وأورام البروسيلا الغدية، وأورام الخلايا الحبيبية، والأورام الشفانية، وأورام الخلايا الكبيبية هي في الغالب حميدة، وأقل من 15% منها يمكن أن تظهر كأورام خبيثة.
ج. نسيج الجهاز الهضميالأورام اللحمية المعدية المعوية (GIST) والأورام العصبية الصماء (NET) في SMT هي أورام ذات احتمالية خبيثة معينة، ولكن هذا يعتمد على حجمها وموقعها ونوعها.
د. يرتبط موقع SMTوفقًا للتصنيف المرضي: أ. الأورام الليفية العضلية الملساء هي نوع مرضي شائع من أورام الجهاز الهضمي تحت المخاطية في المريء، حيث تمثل من 60% إلى 80% من أورام الجهاز الهضمي تحت المخاطية في المريء، وهي أكثر شيوعًا في الأجزاء الوسطى والسفلى من المريء؛ ب. أنواع أورام الجهاز الهضمي تحت المخاطية في المعدة معقدة نسبيًا، وتشمل أورام الجهاز الهضمي اللحمية، والأورام الليفية العضلية الملساء.يُعدّ الورم اللحمي المعدي المعوي (GIST) والبنكرياس المهاجر من أكثر الأورام شيوعًا. ومن بين أورام الجهاز الهضمي تحت المخاطية (SMT) في المعدة، يوجد الورم اللحمي المعدي المعوي (GIST) غالبًا في قاع وجسم المعدة، بينما يقع الورم العضلي الأملس عادةً في فؤاد المعدة والجزء العلوي من جسمها، ويُعدّ البنكرياس المهاجر والبنكرياس المهاجر من أكثر الأورام شيوعًا. أما الأورام الشحمية فهي أكثر شيوعًا في غار المعدة؛ ج. وتنتشر الأورام الشحمية والأكياس بشكل أكبر في الجزء النازل والبصلي من الاثني عشر؛ د. وفي أورام الجهاز الهضمي تحت المخاطية في الجزء السفلي من الجهاز الهضمي، تسود الأورام الشحمية في القولون، بينما تسود الأورام العصبية الصماء في المستقيم.
(3) استخدم التصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي لتحديد درجة الأورام وعلاجها وتقييمها. بالنسبة للأورام تحت المخاطية التي يُشتبه في كونها خبيثة أو ذات حجم كبير (طويل)(قطر > 2 سم)، يوصى بإجراء التصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي.
تُعدّ طرق التصوير الأخرى، بما في ذلك التصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي، ذات أهمية بالغة لتشخيص أورام الأنسجة الرخوة. فهي تُظهر مباشرةً موقع الورم، ونمط نموه، وحجمه، وشكله، ووجود أو غياب التفصص، وكثافته، وتجانسه، ودرجة تعزيزه، وحدوده، وغيرها، كما تُحدد ما إذا كان الورم سميكًا ودرجة سمكه.تُعدّ هذه الفحوصات التصويرية وسيلةً أساسيةً لتقييم الأورام سريريًا، وتحديدًا لتحديد مدى انتشارها إلى الأنسجة المجاورة، ووجود نقائل في الصفاق المحيط، والعقد اللمفاوية، والأعضاء الأخرى. وتُعتبر هذه الفحوصات الطريقة الرئيسية لتحديد درجة الورم سريريًا، وخيارات العلاج، ومآل المرض.
(4) لا يُوصى بأخذ عينات الأنسجةيوصى به للأورام الحميدة تحت المخاطية التي يمكن تشخيصها عن طريق التنظير الداخلي التقليدي مع التنظير بالموجات فوق الصوتية، مثل الأورام الشحمية والأكياس والبنكرياس المهاجر.
في حالة الاشتباه في كون الآفات خبيثة، أو عندما يتعذر على التنظير الداخلي التقليدي مع التنظير بالموجات فوق الصوتية تقييم الآفات الحميدة أو الخبيثة، يمكن استخدام شفط/خزعة الإبرة الدقيقة الموجهة بالتنظير بالموجات فوق الصوتية.تُستخدم تقنيات مثل شفط الإبرة/الخزعة (EUS-FNA/FNB)، وخزعة شق الغشاء المخاطي (MIAB)، وغيرها، لأخذ عينات الخزعة للتقييم المرضي قبل الجراحة. ونظرًا لمحدودية تقنية EUS-FNA وتأثيرها على الاستئصال التنظيري، فإنه بالنسبة للمرضى المؤهلين للجراحة التنظيرية، وبشرط ضمان استئصال الورم بالكامل، يمكن للأطباء ذوي الخبرة في التنظير، ممن يمتلكون تقنيات علاج تنظيرية متطورة، إجراء الاستئصال التنظيري مباشرةً دون الحاجة إلى تشخيص مرضي قبل الجراحة.
أي طريقة للحصول على عينات مرضية قبل الجراحة هي طريقة جراحية ستؤدي إلى تلف الغشاء المخاطي أو الالتصاق بالأنسجة تحت المخاطية، مما يزيد من صعوبة الجراحة وربما يزيد من مخاطر النزيف.نسبة انتشار الورم، وبالتالي، فإن الخزعة قبل الجراحة ليست ضرورية بالضرورة. أما بالنسبة للأورام تحت المخاطية التي يمكن تشخيصها بالتنظير الداخلي التقليدي مع التنظير بالموجات فوق الصوتية، مثل الأورام الشحمية والأكياس والبنكرياس المهاجر، فلا حاجة لأخذ عينة من الأنسجة.
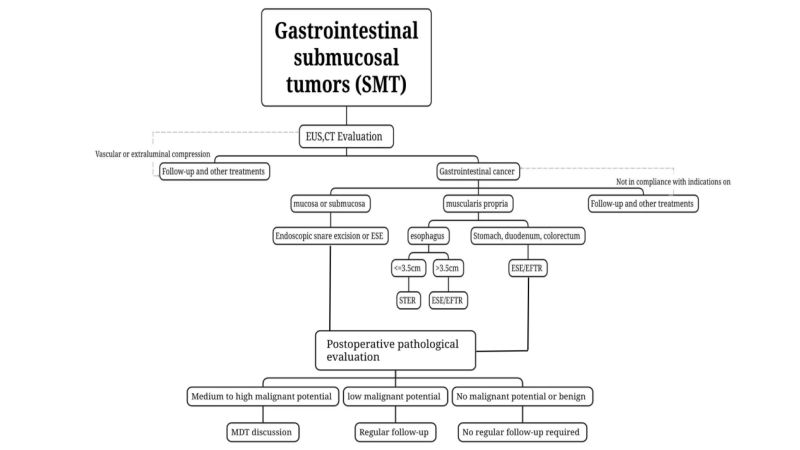
2. العلاج التنظيري بتقنية SMTnt
(1) مبادئ العلاج
يمكن استئصال الآفات التي لا تنتشر إلى العقد اللمفاوية أو التي يكون خطر انتشارها إليها منخفضًا جدًا، استئصالًا كاملًا باستخدام تقنيات التنظير الداخلي، كما أن خطر بقايا الورم وتكراره منخفض، مما يجعلها مناسبة للاستئصال التنظيري إذا لزم العلاج. يقلل الاستئصال الكامل للورم من بقايا الورم وخطر تكراره.ينبغي اتباع مبدأ العلاج الخالي من الأورام أثناء الاستئصال بالمنظار، وينبغي ضمان سلامة كبسولة الورم أثناء الاستئصال.
(2) دواعي الاستعمال
1. الأورام ذات الاحتمالية الخبيثة المشتبه بها من خلال الفحص قبل الجراحة أو المؤكدة من خلال علم الأمراض النسيجية، وخاصة تلك المشتبه بها في الجهاز الهضمييمكن استئصال أورام الجهاز الهضمي اللحمية (ST) التي يبلغ طولها ≤2 سم، والتي تتميز بانخفاض خطر النكس والانتشار، مع إمكانية استئصالها بالكامل، عن طريق التنظير الداخلي. أما بالنسبة للأورام ذات القطر الكبير (>2 سم)، فيُمكن إجراء جراحة التنظير الداخلي بواسطة أطباء تنظير ذوي خبرة في وحدة مجهزة بتقنيات علاجية متطورة، وذلك في حالة الاشتباه بوجود ورم سدوي معدي معوي منخفض الخطورة.
ii. SMT المصحوب بأعراض (مثل النزيف، الانسداد).
ثالثًا: المرضى الذين يُشتبه في أن أورامهم حميدة من خلال الفحص قبل الجراحة أو تم تأكيدها عن طريق علم الأمراض، ولكن لا يمكن متابعتهم بانتظام أو الذين تتضخم أورامهم خلال فترة قصيرة من الزمن أثناء فترة المتابعة والذين لديهم رغبة قويةللعلاج بالمنظار.
(3) موانع الاستخدام
أولاً: تحديد الآفات التي أصابتنيتصل النكهة إلى الغدد الليمفاوية أو إلى مواقع بعيدة.
ثانيًا: بالنسبة لبعض المرضى الذين يعانون من سرطان الغدد الليمفاوية تحت المخاطية مع وجود لمف صافٍnodeأو في حالة وجود نقائل بعيدة، يلزم إجراء خزعة شاملة للحصول على علم الأمراض، وهو ما يمكن اعتباره مانعًا نسبيًا.
ثالثًا: بعد إجراء فحص مفصل قبل العمليةوبعد التقييم، تبين أن الحالة العامة سيئة وأن الجراحة التنظيرية غير ممكنة.
لا تُسبب الآفات الحميدة مثل الورم الشحمي والبنكرياس المهاجر عادةً أعراضًا مثل الألم والنزيف والانسداد.يتجلى الورم الخبيث في صورة تآكل أو قرحة أو يزداد بسرعة في فترة زمنية قصيرة، مما يزيد من احتمالية كونه آفة خبيثة.
(4) اختيار طريقة الاستئصالd
استئصال الحلقة التنظيرية: لـيمكن استخدام استئصال الورم تحت المخاطي السطحي الذي يكون سطحيًا نسبيًا، ويبرز في التجويف كما تم تحديده من خلال فحوصات الموجات فوق الصوتية والتصوير المقطعي المحوسب قبل الجراحة، ويمكن استئصاله بالكامل في وقت واحد باستخدام حلقة الاستئصال.
أكدت الدراسات المحلية والأجنبية أنه آمن وفعال في حالات الأورام تحت المخاطية السطحية التي يقل حجمها عن 2 سم، مع خطر نزيف يتراوح بين 4% و13% وخطر حدوث ثقب.خطر يتراوح بين 2% و 70%.
استئصال تحت المخاطية بالمنظار (ESE): يُستخدم في حالات الأورام تحت المخاطية ذات القطر الطويل ≥ 2 سم، أو إذا أكدت فحوصات التصوير قبل الجراحة، مثل الموجات فوق الصوتية بالمنظار والتصوير المقطعي المحوسب، وجودعندما يبرز الورم في التجويف، يكون استئصال الأورام تحت المخاطية بالمنظار (ESE) ممكناً لاستئصال الأورام تحت المخاطية الحرجة بالمنظار.
تتبع ESE العادات التقنية لـيستخدم الجراحون تقنية استئصال الغشاء المخاطي تحت التنظير (ESD) واستئصال الغشاء المخاطي بالمنظار، حيث يتم عادةً إجراء شق دائري قابل للطي حول الورم لإزالة الغشاء المخاطي الذي يغطي الورم تحت المخاطي وكشفه بالكامل. يهدف هذا الإجراء إلى الحفاظ على سلامة الورم، وتحسين استئصاله الجذري، وتقليل المضاعفات أثناء العملية. بالنسبة للأورام التي يبلغ حجمها 1.5 سم أو أقل، يمكن تحقيق معدل استئصال كامل بنسبة 100%.
استئصال نفق تحت المخاطية بالمنظارion, STER: بالنسبة لـ SMT الناشئ من الطبقة العضلية في المريء، وسرة المعدة، والانحناء الصغير لجسم المعدة، وغار المعدة والمستقيم، والتي يسهل إنشاء أنفاق فيها، ويكون القطر المستعرض ≤ 3.5 سم، يمكن أن يكون STER هو طريقة العلاج المفضلة.
تقنية STER هي تقنية جديدة تم تطويرها بناءً على بضع المصرة المريئية بالمنظار عن طريق الفم (POEM) وهي امتداد لتقنية ESDعلم الأعصاب. تصل نسبة الاستئصال الكامل لـ STER لعلاج SMT إلى 84.9٪ إلى 97.59٪.
استئصال كامل السماكة بالمنظارتقنية EFTR: يمكن استخدامها في علاج الأورام تحت الجلد (SMT) عندما يصعب إنشاء نفق أو عندما يكون القطر العرضي الأقصى للورم ≥ 3.5 سم ولا يناسب تقنية STER. يمكن استخدامها أيضًا إذا كان الورم بارزًا تحت الغشاء البنفسجي أو ينمو خارج تجويف الورم، وكان ملتصقًا بشدة بالطبقة المصلية أثناء الجراحة ولا يمكن فصله. تُجرى عملية EFTR عن طريق التنظير الداخلي.
خياطة الثقب بشكل صحيحيُعدّ موقع الاستئصال بعد عملية استئصال الورم بالمنظار (EFTR) عاملاً أساسياً لنجاحها. ولتقييم خطر عودة الورم بدقة والحدّ من خطر انتشاره، لا يُنصح بقطع عينة الورم المستأصلة وإزالتها أثناء العملية. في حال استدعت الضرورة إزالة الورم على أجزاء، يجب إصلاح الثقب أولاً للحدّ من خطر انتشار الخلايا السرطانية. تشمل بعض طرق الخياطة: الخياطة باستخدام مشبك معدني، والخياطة باستخدام مشبك شفط، وتقنية خياطة رقعة الثرب، وطريقة "خياطة الكيس" باستخدام حبل نايلون مع مشبك معدني، ونظام إغلاق بمشبك معدني (فوق المنظار، OTSC)، وخياطة OverStitch، وغيرها من التقنيات الحديثة لإصلاح إصابات الجهاز الهضمي ومعالجة النزيف، وغيرها.
(5) المضاعفات بعد الجراحة
النزيف أثناء العملية: النزيف الذي يتسبب في انخفاض مستوى الهيموجلوبين لدى المريض بأكثر من 20 جم/لتر.
لمنع النزيف الحاد أثناء العملية الجراحية،ينبغي إجراء حقن كافٍ تحت المخاطية أثناء العملية لكشف الأوعية الدموية الكبيرة وتسهيل التخثير الكهربائي لوقف النزيف. ويمكن معالجة النزيف أثناء العملية باستخدام أنواع مختلفة من سكاكين الشق، أو ملقط مرقئ، أو مشابك معدنية، بالإضافة إلى وقف النزيف الوقائي للأوعية الدموية المكشوفة التي تم العثور عليها أثناء عملية التشريح.
النزيف بعد الجراحة: يتجلى النزيف بعد الجراحة في صورة تقيؤ دموي، أو براز أسود، أو دم في البراز. في الحالات الشديدة، قد تحدث صدمة نزفية. يحدث هذا غالبًا خلال أسبوع واحد بعد الجراحة، ولكنه قد يحدث أيضًا بعد أسبوعين إلى أربعة أسابيع من الجراحة.
غالباً ما يرتبط النزيف بعد الجراحة بـتشمل العوامل التي تزيد من خطر النزيف بعد الجراحة ضعف السيطرة على ضغط الدم وتآكل الأوعية الدموية المتبقية بفعل حمض المعدة. بالإضافة إلى ذلك، يرتبط النزيف بعد الجراحة بموقع المرض، وهو أكثر شيوعًا في غار المعدة والجزء السفلي من المستقيم.
الانثقاب المتأخر: عادة ما يظهر على شكل انتفاخ في البطن، وتفاقم ألم البطن، وعلامات التهاب الصفاق، والحمى، ويظهر فحص التصوير تراكم الغاز أو زيادة تراكم الغاز مقارنة بما كان عليه من قبل.
يرتبط ذلك في الغالب بعوامل مثل سوء خياطة الجروح، والكي الكهربائي المفرط، والاستيقاظ مبكرًا جدًا للحركة، وتناول الطعام مبكرًا جدًا، وضعف السيطرة على مستوى السكر في الدم، وتآكل الجروح بفعل حمض المعدة. أ. إذا كان الجرح كبيرًا أو عميقًا أو كان الجرح به تشققاتأ. يجب تمديد فترة الراحة في الفراش والصيام بشكل مناسب، وإجراء عملية تخفيف الضغط المعدي المعوي بعد الجراحة (يجب تصريف القناة الشرجية للمرضى الذين خضعوا لجراحة في الجزء السفلي من الجهاز الهضمي)؛ ب. يجب على مرضى السكري مراقبة مستوى السكر في الدم بدقة؛ ويجب إعطاء المرضى الذين يعانون من ثقوب صغيرة والتهابات خفيفة في الصدر والبطن علاجات مثل الصيام ومضادات العدوى ومثبطات الحموضة؛ ج. بالنسبة للمرضى الذين يعانون من انصباب، يمكن إجراء تصريف مغلق للصدر وبزل للبطن، ويجب وضع أنابيب للحفاظ على التصريف السلس؛ د. إذا تعذر تحديد موضع العدوى بعد العلاج التحفظي أو كانت مصحوبة بعدوى شديدة في الصدر والبطن، فيجب إجراء تنظير البطن الجراحي في أسرع وقت ممكن، وإصلاح الثقب وتصريف البطن.
المضاعفات المرتبطة بالغازات: بما في ذلك تحت الجلدانتفاخ الرئة الجديد، استرواح المنصف، استرواح الصدر، واسترواح الصفاق.
انتفاخ الأنسجة تحت الجلد أثناء الجراحة (يظهر على شكل انتفاخ في الوجه والرقبة وجدار الصدر وكيس الصفن) وانتفاخ الرئة المنصفي (sيمكن العثور على انتفاخ لسان المزمار أثناء تنظير المعدة) وعادة لا تتطلب علاجًا خاصًا، وعادة ما يزول انتفاخ الرئة من تلقاء نفسه.
يحدث استرواح الصدر الحادأثناء الجراحة [يتجاوز ضغط مجرى الهواء 20 ملم زئبق أثناء الجراحة]
(1 مم زئبق = 0.133 كيلو باسكال)، تشبع الأكسجين < 90%، تم تأكيده بواسطة صورة أشعة سينية طارئة للصدر بجانب السرير]، يمكن في كثير من الأحيان مواصلة الجراحة بعد سحب الصدر المغلقinage.
بالنسبة للمرضى الذين يعانون من استرواح الصفاق الواضح أثناء العملية، استخدم إبرة استرواح الصفاق لثقب نقطة ماكفارلاندفي أسفل البطن الأيمن لتفريغ الهواء، وترك إبرة البزل في مكانها حتى نهاية العملية، ثم إزالتها بعد التأكد من عدم خروج أي غاز واضح.
الناسور المعدي المعوي: يتدفق السائل الهضمي الناتج عن جراحة التنظير الداخلي إلى تجويف الصدر أو البطن من خلال تسرب.
تُعدّ النواسير المريئية المنصفية والنواسير المريئية الصدرية شائعة. عند حدوث الناسور، يُجرى تصريف مغلق للصدر للحفاظ علىلضمان تصريف سلس وتوفير الدعم الغذائي الكافي. عند الضرورة، يمكن استخدام مشابك معدنية وأجهزة إغلاق متنوعة، أو يمكن إعادة تدوير الغطاء بالكامل. تُستخدم الدعامات وغيرها من الطرق لسدالناسور. تتطلب الحالات الشديدة تدخلاً جراحياً فورياً.
3. الرعاية بعد العملية الجراحية (fمتابعة)
(1) الآفات الحميدة:علم الأمراضيشير ذلك إلى أن الآفات الحميدة مثل الورم الشحمي والورم الليفي العضلي لا تتطلب متابعة منتظمة إلزامية.
(2) SMT بدون ورم خبيثإمكانات النمل:على سبيل المثال، في حالات أورام الغدد الصماء العصبية في المستقيم التي يبلغ قطرها 2 سم، وأورام الجهاز الهضمي اللحمية متوسطة وعالية الخطورة، ينبغي إجراء تقييم كامل لمرحلة المرض، والنظر بجدية في خيارات علاجية إضافية (كالجراحة، والعلاج الكيميائي الإشعاعي، والعلاج الموجه). ويجب أن تستند خطة العلاج إلى استشارة متعددة التخصصات، وأن تُراعى فيها خصوصية كل حالة.
(3) SMT ذو احتمالية خبيثة منخفضة:على سبيل المثال، يجب تقييم أورام الجهاز الهضمي منخفضة الخطورة عن طريق التنظير الداخلي بالموجات فوق الصوتية أو التصوير كل 6 إلى 12 شهرًا بعد العلاج، ثم يتم علاجها وفقًا للتعليمات السريرية.
(4) أورام الخلايا الجذعية ذات احتمالية خبيثة متوسطة وعالية:إذا أكد الفحص النسيجي بعد الجراحة وجود ورم عصبي صماوي معدي من النوع الثالث، أو ورم عصبي صماوي قولوني مستقيمي بطول يزيد عن 2 سم، أو ورم سدوي معدي معوي متوسط أو عالي الخطورة، فينبغي إجراء تقييم كامل لمرحلة المرض، والنظر بجدية في علاجات إضافية (الجراحة، العلاج الكيميائي الإشعاعي، العلاج الموجه). ويجب أن تستند خطة العلاج إلى[about us 0118.docx] استشارة متعددة التخصصات وعلى أساس فردي.
نحن، شركة جيانغشي تشوورويهوا للأجهزة الطبية المحدودة، شركة تصنيع في الصين متخصصة في المستلزمات الطبية الخاصة بالمناظير، مثلملقط الخزعة, مشبك دموي, فخ البوليب, إبرة المعالجة بالتصليب, قسطرة رش, فرشاة علم الخلايا, سلك توجيه, سلة استخراج الحجارة, قسطرة تصريف الصفراء الأنفيةإلخ. والتي تستخدم على نطاق واسع فيالسجلات الطبية الإلكترونية، ESD،تنظير القنوات الصفراوية والبنكرياسية بالمنظارمنتجاتنا حاصلة على شهادة CE، ومصانعنا حاصلة على شهادة ISO. وقد تم تصدير بضائعنا إلى أوروبا وأمريكا الشمالية والشرق الأوسط وأجزاء من آسيا، وحظيت بتقدير وإشادة واسعة من عملائنا!
تاريخ النشر: 18 يناير 2024


