سلائل الجهاز الهضمي هي زوائد صغيرة تنمو على بطانة الجهاز الهضمي، وخاصة في مناطق مثل المعدة والأمعاء والقولون. وتُعد هذه السلائل شائعة نسبيًا، لا سيما لدى البالغين فوق سن الخمسين. ورغم أن العديد من سلائل الجهاز الهضمي حميدة، إلا أن بعضها قد يتطور إلى سرطان، وخاصة السلائل الموجودة في القولون. إن فهم أنواع سلائل الجهاز الهضمي وأسبابها وأعراضها وتشخيصها وعلاجاتها يُساعد في الكشف المبكر عنها وتحسين نتائج علاج المرضى.
1. ما هي سلائل الجهاز الهضمي؟
الزوائد اللحمية المعوية هي نمو غير طبيعي للأنسجة يبرز من بطانة الجهاز الهضمي. وتختلف في الحجم والشكل والموقع، وتصيب أجزاءً مختلفة من الجهاز الهضمي، بما في ذلك المريء والمعدة والأمعاء الدقيقة والقولون. قد تكون الزوائد اللحمية مسطحة، أو لاطئة (متصلة مباشرة بالبطانة)، أو معنقة (متصلة بساق رفيعة). معظم الزوائد اللحمية حميدة، ولكن بعض أنواعها لديها احتمالية أكبر للتحول إلى أورام خبيثة مع مرور الوقت.
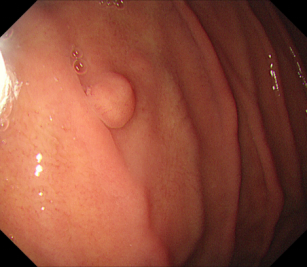
2. أنواع سلائل الجهاز الهضمي
يمكن أن تتشكل عدة أنواع من الأورام الحميدة في الجهاز الهضمي، ولكل منها خصائص فريدة ومخاطر الإصابة بالسرطان:
• الأورام الحميدة الغدية (الأورام الغدية): هي أكثر أنواع الأورام الحميدة شيوعًا في القولون، ولها القدرة على التطور إلى سرطان القولون والمستقيم. تُصنف الأورام الغدية إلى أنواع فرعية أنبوبية، وزغابية، وأنبوبية زغابية، وتُعد الأورام الغدية الزغابية الأكثر خطورة من حيث الإصابة بالسرطان.
• الأورام الحميدة التضخمية: عادةً ما تكون صغيرة الحجم وتوجد بكثرة في القولون، وتكون نسبة الإصابة بالسرطان فيها منخفضة. مع ذلك، قد تزيد نسبة الإصابة بالسرطان قليلاً في حالة الأورام الحميدة التضخمية الكبيرة، وخاصةً في الجانب الأيمن من القولون.
• الأورام الحميدة الالتهابية: عادة ما تُرى في الأشخاص المصابين بأمراض الأمعاء الالتهابية (IBD)، مثل مرض كرون أو التهاب القولون التقرحي، وعادة ما تكون الأورام الحميدة الالتهابية حميدة ولكنها قد تشير إلى التهاب طويل الأمد في القولون.
• الأورام الحميدة الهامارتومية: هذه الأورام أقل شيوعًا، وقد تحدث كجزء من متلازمات وراثية مثل متلازمة بوتز-جيغرز. على الرغم من أنها حميدة في الغالب، إلا أنها قد تزيد أحيانًا من خطر الإصابة بالسرطان.
• سلائل الغدد القاعية: توجد هذه السلائل في المعدة، وهي عادةً صغيرة وحميدة. مع ذلك، قد يزداد عددها لدى الأشخاص الذين يتناولون مثبطات مضخة البروتون (PPIs) لفترات طويلة، على الرغم من أن خطر الإصابة بالسرطان يبقى منخفضًا.
3. الأسباب وعوامل الخطر
إن السبب الدقيق لظهور سلائل الجهاز الهضمي ليس واضحاً دائماً، ولكن هناك عدة عوامل يمكن أن تزيد من احتمالية الإصابة بها:
• علم الوراثة: يلعب التاريخ العائلي دورًا هامًا في تطور الأورام الحميدة. تزيد الحالات الوراثية مثل داء السلائل الورمي الغدي العائلي (FAP) ومتلازمة لينش من خطر الإصابة بأورام القولون والمستقيم الحميدة وسرطان القولون والمستقيم في سن مبكرة.
• العمر: تُشاهد الأورام الحميدة بشكل أكثر شيوعًا لدى الأشخاص الذين تزيد أعمارهم عن 50 عامًا، مع ازدياد خطر الإصابة بالأورام الحميدة الغدية وسرطان القولون والمستقيم مع التقدم في السن.
• عوامل نمط الحياة: يرتبط النظام الغذائي الغني باللحوم الحمراء أو المصنعة، والسمنة، والتدخين، والإفراط في تناول الكحول بزيادة خطر الإصابة بتكوين الأورام الحميدة.
• الحالات الالتهابية: يمكن أن يساهم الالتهاب المزمن في الجهاز الهضمي، والذي غالباً ما يُرى في حالات مثل مرض كرون والتهاب القولون التقرحي، في تطور الأورام الحميدة.
• استخدام الأدوية: قد يؤثر الاستخدام طويل الأمد لبعض الأدوية، مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) ومثبطات مضخة البروتون (PPIs)، على خطر الإصابة بأنواع معينة من الأورام الحميدة.
4. أعراض سلائل الجهاز الهضمي
معظم الأورام الحميدة، وخاصة الصغيرة منها، لا تسبب أعراضاً. ومع ذلك، قد تسبب الأورام الحميدة الأكبر حجماً أو الموجودة في مواقع معينة أعراضاً، بما في ذلك:
• نزيف المستقيم: يمكن أن ينتج وجود الدم في البراز عن وجود سلائل في القولون أو المستقيم.
• تغير في عادات التبرز: قد تؤدي الأورام الحميدة الأكبر حجماً إلى الإمساك أو الإسهال أو الشعور بعدم الإفراغ الكامل.
• ألم أو انزعاج في البطن: على الرغم من ندرتها، إلا أن بعض الأورام الحميدة قد تسبب ألمًا خفيفًا إلى متوسط في البطن إذا كانت تسد جزءًا من الجهاز الهضمي.
• فقر الدم: قد تؤدي الأورام الحميدة التي تنزف ببطء مع مرور الوقت إلى فقر الدم الناتج عن نقص الحديد، مما يؤدي إلى التعب والضعف.
نظراً لأن الأعراض غالباً ما تكون خفية أو غائبة، فإن الفحص الروتيني، وخاصة للكشف عن سلائل القولون والمستقيم، أمر بالغ الأهمية للكشف المبكر.
5. تشخيص سلائل الجهاز الهضمي
يمكن للعديد من الأدوات والإجراءات التشخيصية الكشف عن سلائل الجهاز الهضمي، وخاصة في القولون والمعدة:
• تنظير القولون: يُعد تنظير القولون الطريقة الأكثر فعالية للكشف عن الأورام الحميدة في القولون وإزالتها. فهو يسمح برؤية مباشرة لبطانة القولون والمستقيم، ويمكن عادةً إزالة أي أورام حميدة يتم العثور عليها أثناء العملية.
• التنظير العلوي: يُجرى التنظير العلوي للكشف عن الأورام الحميدة في المعدة أو الجزء العلوي من الجهاز الهضمي. يتم إدخال أنبوب مرن مزود بكاميرا عبر الفم لتصوير المريء والمعدة والاثني عشر.
• تنظير القولون السيني: يفحص هذا الإجراء الجزء السفلي من القولون، المعروف بالقولون السيني. يمكنه الكشف عن الأورام الحميدة في المستقيم والقولون السفلي، ولكنه لا يصل إلى القولون العلوي.
• اختبارات البراز: يمكن لبعض اختبارات البراز الكشف عن آثار الدم أو علامات الحمض النووي غير الطبيعية المرتبطة بالسلائل أو سرطان القولون والمستقيم.
• الفحوصات التصويرية: يمكن لتصوير القولون المقطعي المحوسب (التنظير الافتراضي للقولون) إنشاء صور تفصيلية للقولون والمستقيم. ورغم أنه لا يسمح بإزالة الأورام الحميدة فورًا، إلا أنه يُعد خيارًا غير جراحي.
6. العلاج والإدارة
يعتمد علاج سلائل الجهاز الهضمي على نوعها وحجمها وموقعها واحتمالية تحولها إلى أورام خبيثة:
• استئصال الزوائد اللحمية: يُعد هذا الإجراء العلاج الأكثر شيوعًا لإزالة الزوائد اللحمية أثناء تنظير القولون أو التنظير الداخلي. يمكن إزالة الزوائد اللحمية الصغيرة باستخدام حلقة أو ملقط، بينما قد تتطلب الزوائد اللحمية الأكبر حجمًا تقنيات أكثر تطورًا.
• الاستئصال الجراحي: في حالات نادرة، عندما تكون الأورام الحميدة كبيرة جدًا أو لا يمكن استئصالها بالمنظار، قد يكون التدخل الجراحي ضروريًا. وهذا أكثر شيوعًا في حالة الأورام الحميدة المرتبطة بالمتلازمات الوراثية.
• المراقبة المنتظمة: بالنسبة للمرضى الذين يعانون من سلائل متعددة، أو تاريخ عائلي للسلائل، أو حالات وراثية محددة، يوصى بإجراء تنظير القولون للمتابعة المنتظمة لمراقبة ظهور سلائل جديدة.

فخ استئصال الزوائد اللحمية
7. الوقاية من سلائل الجهاز الهضمي
على الرغم من أنه لا يمكن الوقاية من جميع الأورام الحميدة، إلا أن العديد من التعديلات في نمط الحياة يمكن أن تقلل من خطر تطورها:
• النظام الغذائي: قد يساعد اتباع نظام غذائي غني بالفواكه والخضروات والحبوب الكاملة مع الحد من اللحوم الحمراء والمعالجة في تقليل خطر الإصابة بسلائل القولون والمستقيم.
• الحفاظ على وزن صحي: تم ربط السمنة بزيادة خطر الإصابة بالسلائل، وخاصة في القولون، لذا فإن الحفاظ على وزن صحي أمر مفيد.
• الإقلاع عن التدخين والحد من تناول الكحول: يرتبط كل من التدخين والإفراط في تناول الكحول بزيادة خطر الإصابة بسلائل الجهاز الهضمي وسرطان القولون والمستقيم.
• الفحص الدوري: يُعدّ تنظير القولون الروتيني ضروريًا، لا سيما للأفراد الذين تزيد أعمارهم عن 50 عامًا أو الذين لديهم تاريخ عائلي للإصابة بالسلائل أو سرطان القولون والمستقيم. يسمح الكشف المبكر عن السلائل بإزالتها قبل أن تتحول إلى سرطان.
8. التشخيص والتوقعات
يكون مآل الأفراد المصابين بسلائل الجهاز الهضمي جيدًا عمومًا، لا سيما إذا تم اكتشاف السلائل مبكرًا وإزالتها. ورغم أن معظم السلائل حميدة، إلا أن المتابعة الدورية والإزالة المنتظمة تقلل بشكل كبير من خطر الإصابة بسرطان القولون والمستقيم. أما الحالات الوراثية المرتبطة بالسلائل، مثل داء السلائل العائلي (FAP)، فتتطلب علاجًا أكثر فعالية نظرًا لارتفاع خطر الإصابة بالأورام الخبيثة.
خاتمة
تُعدّ سلائل الجهاز الهضمي شائعة لدى البالغين، وخاصةً مع التقدم في السن. ورغم أن معظمها حميدة، إلا أن بعض أنواعها قد تتحول إلى أورام سرطانية إذا لم تُعالج. ومن خلال تغيير نمط الحياة، والفحص الدوري، والاستئصال في الوقت المناسب، يُمكن للأفراد تقليل خطر إصابتهم بمضاعفات خطيرة نتيجةً لسلائل الجهاز الهضمي بشكل كبير. ويُعدّ توعية الجمهور بأهمية الكشف المبكر ودور التدابير الوقائية أمراً أساسياً لتحسين النتائج وتعزيز جودة الحياة.
نحن، شركة جيانغشي تشو روي هوا للأجهزة الطبية المحدودة، شركة تصنيع في الصين متخصصة في المستلزمات الطبية الخاصة بالمناظير، مثلملقط الخزعة, مشبك دموي, فخ البوليب, إبرة المعالجة بالتصليب, قسطرة رش, فرشاة علم الخلايا, سلك توجيه, سلة استخراج الحجارة, قسطرة تصريف الصفراء الأنفيةإلخ. والتي تستخدم على نطاق واسع فيالسجلات الطبية الإلكترونية, التفريغ الكهروستاتيكي, تنظير القنوات الصفراوية والبنكرياسية بالمنظارمنتجاتنا حاصلة على شهادة CE، ومصانعنا حاصلة على شهادة ISO. وقد تم تصدير بضائعنا إلى أوروبا وأمريكا الشمالية والشرق الأوسط وأجزاء من آسيا، وحظيت بتقدير وإشادة واسعة من عملائنا!
تاريخ النشر: 18 نوفمبر 2024


